寝ようとすると息が苦しい?睡眠時の呼吸障害の症状と改善法
睡眠中に息が苦しいと感じたことはありませんか。夜間の呼吸の問題は、ただの不快感にとどまらず、日常生活の質を大きく左右する深刻なサインかもしれません。安らかな眠りが妨げられると、日中の疲労や集中力の低下、さらには健康リスクの増加につながるため、早めの理解と対策が重要です。
多くの方が「なぜ寝ている間に息苦しくなるのか」「どのような症状を見逃してはいけないのか」と悩まれています。「寝ようとすると息が苦しい」という症状は、医学的には オルトプノエア(orthopnea) と呼ばれ、心不全や肥満、睡眠時無呼吸症候群などが原因で起こることがあります。(詳しい定義や病態の仕組みについては、Orthopnea(横になると息が苦しくなる)の医学的定義と原因をご参照ください。)
そこで本記事では、「睡眠中に息が苦しい」症状の多岐にわたる原因を詳しく掘り下げます。同時に、呼吸障害の症状や診断基準、治療法についても専門的に解説し、具体的な改善策までご紹介します。セルフチェックができる方法や、症状改善のための日常生活での注意点も網羅。患者様が安心して眠れる環境を取り戻すお手伝いをいたします。
健康で快適な睡眠は心身の健康の基盤です。早期に適切な情報を得て、必要に応じて医療機関を受診することが最善の一歩となります。呼吸の専門家による最新の研究結果や、信頼性の高い医療ガイドラインに基づいた内容で、睡眠時の息苦しさに対する知識と対策法をしっかり理解していきましょう。
ご自身や身近な方の睡眠中の息苦しさが気になる方は、どうぞ最後までお読みいただき、適切な対応の参考にしてください。
睡眠中に息が苦しい主な原因とは

睡眠中に息が苦しいと感じる症状は、多くの患者様にとって日常生活に大きな影響を及ぼします。このセクションでは、なぜ睡眠中に息苦しさが起こるのか、身体の仕組みや生理的変化を踏まえながら詳しく解説します。息苦しさの原因を正しく理解することで、適切な対策や医療機関での受診がスムーズになります。
身体的・生理的な原因
呼吸は、肺を通じて酸素を取り入れ二酸化炭素を排出する基本的な生命活動です。健康な状態では、呼吸は自動的かつ無意識に行われ、特に睡眠中には脳が呼吸のリズムを調整します。
しかし、睡眠中は身体の筋肉が弛緩することにより、喉の気道が狭くなりやすくなります。このため、空気の通り道が部分的に閉塞することがあり、これが息苦しさの大きな原因になります。特に喉の奥の軟口蓋や舌の筋肉が弛緩すると気道が狭くなりやすく、呼吸が妨げられるのです。
たとえば、肥満の患者様では頚部の脂肪が増えることで気道がさらに圧迫されやすくなります。これによって睡眠中の呼吸が断続的に止まる「睡眠時無呼吸症候群」が生じやすくなり、結果的に息苦しさが現れます。
加えて、年齢が上がるとともに喉周囲の筋肉の弛緩が強くなり、気道の閉塞が起こりやすくなる傾向があります。高齢の患者様は特に注意が必要です。
睡眠中の正常な呼吸機能は、肺の換気効率や酸素と二酸化炭素の交換が適切に行われることに依存します。しかし、慢性的な鼻炎やアレルギー性鼻炎がある患者様は、鼻腔の通りが悪くなって口呼吸になりやすく、これも息苦しさの要因の一つです。
さらに、気道の炎症や腫瘍、甲状腺の肥大などの物理的要因も時に考慮すべき原因となります。これらは睡眠中の気道を狭めることで呼吸困難を引き起こします。
このように、身体的・生理的な変化や疾患が複合的に作用し、睡眠中の息苦しさが発生します。正確な原因把握は専門医の診断が必要ですが、基礎知識としてこれらのポイントは理解しておくことが重要です。
睡眠環境や姿勢による影響
睡眠中の息苦しさは、身体の内的要因だけでなく、睡眠環境や姿勢の影響も非常に大きいものです。寝る姿勢や寝具の状態、室内温度や湿度などが呼吸状態を左右します。
例えば、仰向けで寝る姿勢は喉の奥の軟組織が気道に落ち込みやすく、気道狭窄を促進しやすいとされています。このため、特に閉塞性の睡眠時無呼吸症候群患者様では仰向け寝が症状悪化の要因になることがあります。
一方で、横向きの寝姿勢は気道の閉塞を緩和しやすいという報告があります。患者様には横向き寝を推奨するケースも多く、枕の高さや硬さを調整することで呼吸の通りが良くなることがあります。
寝具の選択も重要です。高すぎる枕は首の角度を変え、気道を狭くすることがあり、逆に低すぎる枕は呼吸が浅くなる原因となります。適切な枕の高さは、気道を自然な形で保ち、息苦しさの軽減につながります。
さらに、寝室の環境も呼吸に影響します。乾燥した環境は鼻粘膜の乾燥を招き、鼻詰まりや口呼吸を誘発しやすいです。これにより睡眠時の酸素供給が不十分になり、息苦しさを感じることがあります。
逆に湿度が高すぎる場合は、アレルギー性疾患や喘息を悪化させることもあるため、適切な湿度(40~60%程度)の維持が理想的です。
照明や騒音などの睡眠環境も間接的に自律神経に影響し、呼吸のリズムに乱れを生じさせることがあるため、全体的に快適な環境づくりが必要です。
精神的ストレスと自律神経の関係
精神的なストレスや不安は、睡眠中の息苦しさを増幅させる重要な要因です。ストレスが高まると自律神経のバランスが乱れ、特に交感神経が優位になって呼吸が浅くなりやすくなります。
呼吸が浅く不規則になると、睡眠の深さが妨げられ、夜間に目が覚めて息苦しさを感じることが頻繁に起こります。また、不安感が強い場合は過換気症候群と呼ばれる状態に陥ることがあり、過剰な呼吸によって逆に酸素・二酸化炭素のバランスが乱れて息苦しくなるケースも見られます。
※このようなストレス性の呼吸障害については、ストレスが引き起こす呼吸障害と対策法で、セルフチェックからリラックス法まで詳しく解説しています。
たとえば、仕事のストレスや人間関係のトラブルなどで心の緊張が続く患者様は、睡眠時の呼吸リズムが乱れやすいことが知られています。また、うつ病やパニック障害などの精神疾患の一部でも、夜間の息苦しさが症状として現れることがあります。
自律神経の乱れに伴う睡眠の質低下は、持続的な疲労や集中力障害につながり、悪循環を生むこともあります。このため、心の健康管理は睡眠中の呼吸の安定にも深く関与しているのです。
ストレス対策としては、就寝前のリラックス技術の習得や、規則正しい生活リズムの維持が推奨されます。専門的なカウンセリングやメンタルヘルスのサポートも、場合によっては必要となることがあります。
医学的にもストレスと呼吸困難の関連が認められており、Sleep Dyspnea: Causes, Symptoms, and Treatment Optionsでは、その症状の範囲と対応方法が詳しく解説されています。
睡眠時の呼吸障害とは?症状と診断基準のポイント

睡眠中に息が苦しい症状には、さまざまな呼吸障害が関与していることが多いです。ここでは、睡眠時の呼吸障害の定義から代表的な症状、そして医療機関で用いられる診断基準について詳細に解説します。患者様ご自身が症状を理解し、適切な受診の判断につなげるための基礎知識として役立ちます。
呼吸障害とは何か
呼吸障害とは、身体が必要とする酸素の供給が不十分になり、または呼吸の調整機能が正常に働かない状態を指します。睡眠時に起こる呼吸障害は、主に気道の一時的な閉塞や中枢神経の呼吸制御異常によって生じます。
たとえば、睡眠中は筋肉がリラックスしますが、この時気道が狭くなったり塞がったりすると、空気の流れが阻害されます。これにより一時的に呼吸が止まる「無呼吸」や、呼吸が浅くなる「低呼吸」が起こりやすくなります。
これらの状態が繰り返されると、血液中の酸素レベルが低下し、心臓や脳など重要な臓器へ酸素が十分に届けられなくなるリスクが高まります。睡眠時の呼吸障害は、慢性的な疲労感、日中の眠気、心血管疾患の悪化などにもつながるため、見逃せない疾患群です。
睡眠時呼吸障害には、疾患として認められているものから、睡眠環境や習慣による一過性のものまで幅広くあります。代表的な疾患としては、睡眠時無呼吸症候群(SAS)が知られており、患者様の中で最も多いタイプです。
代表的な症状の具体例
睡眠時の呼吸障害でよく見られる症状は多岐にわたります。患者様の訴えや家族の観察から得られることが多く、具体的には以下のようなものがあります。
- いびき:寝ている間に大きな音を立てるいびきは、気道狭窄の典型的なサインです。特に断続的に呼吸が止まる場合は重篤な障害の可能性があります。
- 息の停止や呼吸困難感:家族から息が止まっていると言われる、呼吸が乱れているという報告がある場合は注意が必要です。
- 激しい寝汗:呼吸障害に伴う自律神経の乱れからくることがあります。
- 日中の強い眠気や疲労感:睡眠の質が低下し、十分に休息できていない結果として現れます。
- 夜間の頻尿や頭痛:これらも睡眠障害の症状の一部としてみられることがあります。

これらの症状は単独で出ることもあれば複合して現れることもあります。また、年齢や性別、生活習慣によって症状の現れ方に違いがあるため、総合的な評価が重要です。
医療機関での診断方法
睡眠時呼吸障害の診断は、まず問診や身体検査により患者様の症状や既往歴、生活習慣を詳しく確認することから始まります。その後、必要に応じて専門的な検査が実施されます。
最も代表的な検査は「ポリソムノグラフィー(PSG)」と呼ばれるもので、睡眠中の呼吸状態、血中酸素飽和度、脳波、筋電図など複数の生理データを同時に記録します。この検査により、無呼吸や低呼吸の回数や持続時間、眠りの深さなどが細かく把握され、診断の重要なデータとなります。
また、簡易検査として在宅でできるパルスオキシメトリーによる酸素飽和度の測定もあります。これは夜間の酸素低下をモニタリングし、疑わしい場合には精密検査を受ける判断材料となります。
診断の際には、国際的なガイドラインに基づく「無呼吸低呼吸指数(AHI)」を用いて重症度を評価します。AHIは1時間あたりに起こる無呼吸や低呼吸の回数を示し、数値が高いほど障害の程度が深刻とされます。一般的にはAHIが5回以上で睡眠時呼吸障害と診断されますが、症状の有無や患者様の健康状態も考慮されます。
正確な診断のためには専門医の受診が不可欠であり、適切な検査を受けることが患者様の健康維持につながります。睡眠中に息が苦しいという症状が続く場合は、早めの医療機関での評価をお勧めします。
睡眠時無呼吸症候群(SAS)の詳しい解説

睡眠時無呼吸症候群(SAS)は、睡眠中に断続的に呼吸が停止または低下することで、健康に深刻な影響を及ぼす疾患です。ここではSASの病態や症状のタイプごとの特徴、長期的な健康リスク、さらに治療法と日常生活での改善策について詳しく解説します。
SASとは?病態生理の概要
睡眠時無呼吸症候群(SAS)は、主に気道の閉塞や中枢神経系の異常により睡眠中の呼吸が繰り返し妨げられる状態を指します。この呼吸障害は「無呼吸」と「低呼吸」の形で現れ、1時間あたりに発生する回数によって重症度が分類されます。
SASが発生すると、呼吸停止に伴う低酸素状態や頻回の覚醒が生じ、睡眠の質が著しく低下します。さらに、これらの生理的ストレスが交感神経の活性化や血圧上昇を引き起こし、心血管系の負担が増大します。例えば、SAS患者様では一般人口に比べて高血圧や不整脈、心筋梗塞のリスクが顕著に高まると報告されています。
実際の病態としては、気道の筋肉が睡眠中に弛緩し、舌根部や軟口蓋が気道を閉塞させることがよくあります。この機序は特に肥満や首回りが太い方に多く見られます。また、年齢や性別によっても発症率が異なり、男性に多い傾向にありますが、女性の場合も閉経後に増加するとされています。
症状による分類(閉塞性・中枢性・混合性)
SASは主に三つのタイプに分類できます。それぞれのタイプは病態に応じて治療法や対策が異なるため、正しい診断が重要です。
- 閉塞性睡眠時無呼吸(OSA)
最も多いタイプで、気道の物理的閉塞により一時的に呼吸が停止します。大きないびきや呼吸再開時のガスパー音が特徴的です。肥満や気道形態の異常が主な原因です。 - 中枢性睡眠時無呼吸(CSA)
呼吸中枢の障害により脳からの呼吸指令が一時的に停止することで呼吸停止が起こります。いびきは少ないものの、心不全や脳梗塞など神経・心疾患に関連することが多いです。 - 混合性睡眠時無呼吸
閉塞性と中枢性の両方が組み合わさったタイプで、症状の重さもさまざまです。治療には両面のアプローチが必要とされます。
ある患者様では夜間に激しいいびきと窒息感で目が覚め、翌日に強い眠気や集中力の低下を感じることが多く報告されています。こうした症例では、早急に専門医の診断を受けることが望ましいです。睡眠時無呼吸症候群の診断はどの診療科で受ければいいのか、検査の流れはどうなるのかなど、詳しくは睡眠時無呼吸は何科に相談すべき?受診ガイドをご参照ください。
健康リスクと合併症
SASは単なる睡眠の問題に留まらず、多数の健康リスクを内包しています。主な合併症としては以下が挙げられます。
- 高血圧: SAS患者様の約半数に高血圧が認められ、持続する交感神経過活動が血圧を上昇させます。
- 心血管疾患: 心筋梗塞、不整脈、心不全のリスク増大が知られています。特に重症OSA患者様ではこれらの発症率が顕著に高まります。
- 脳卒中: 断続的な低酸素状態が血管内皮にダメージを与え、脳梗塞のリスクを高めます。
- 代謝異常: インスリン抵抗性や糖尿病の発症リスクも増加し、全身的な健康に影響を与えます。
さらに、日中の強い眠気も重大なリスクであり、交通事故や労働災害の原因となることもあります。夜間の無呼吸は自覚しにくいため、家族の指摘やセルフチェックが早期発見につながる重要な手がかりです。
治療法と生活改善策
SASの治療は病態と重症度に応じて様々な選択肢があります。適切な治療を行うことで合併症のリスク低減と品質の高い睡眠を取り戻すことが可能です。
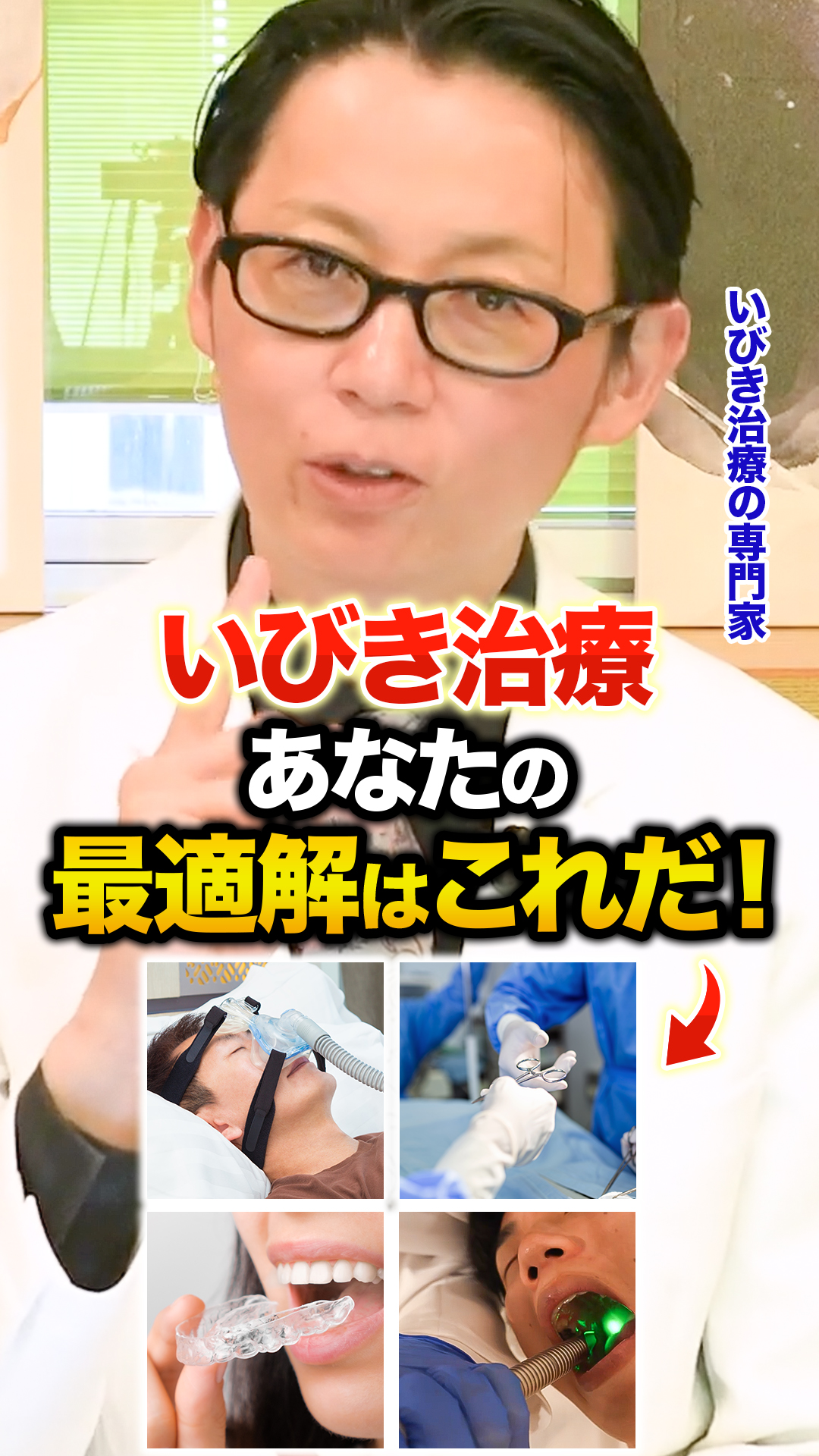
- 持続陽圧呼吸療法(CPAP)
最も一般的で効果的な治療法です。専用のマスクで気道に空気を送り続け、気道閉塞を防止します。多くの患者様で症状の改善と日常生活の質向上が期待できます。 - 口腔内装置療法
軽度から中等度のOSA患者様に適用され、下顎を前方に固定して気道の閉塞を防ぎます。CPAPに抵抗感がある方の代替療法としても利用されます。 - 外科的治療
気道閉塞の原因となる組織を除去・修正する手術が選択されることがあります。扁桃摘出や軟口蓋形成術などで気道を広げますが、適応は慎重に判断されます。 - 生活習慣の改善
肥満の解消や禁煙、アルコール制限、寝る姿勢の工夫が推奨されます。特に減量は気道の圧迫を軽減し、症状の抜本的な改善に繋がることが多いです。
治療効果を最大化するため、定期的な専門医のフォローアップが不可欠です。また、症状の改善状況に基づいた追加の検査や治療調整も行われます。患者様ご自身の生活環境や習慣を見直すことも重要なポイントです。まずは、自宅でできるセルフチェックを行い、睡眠時無呼吸症候群(SAS)のセルフチェックと症状解説を参考に、ご自身の状態を確認してみましょう。
呼吸器疾患と睡眠中の息苦しさの関係

睡眠中の息苦しさは睡眠時無呼吸症候群だけに限らず、呼吸器疾患が原因で起こる場合も多々あります。こちらではCOPDや喘息など代表的な呼吸器疾患が睡眠に及ぼす影響を具体例を交えて解説し、気を付けるべきサインや対策をお伝えします。
慢性閉塞性肺疾患(COPD)と睡眠障害
COPDは喫煙や有害物質の長期曝露により肺機能が低下する疾患であり、夜間の息苦しさや咳込みが症状の一つです。特に睡眠中は横になることで肺への換気効率が悪化し、酸素飽和度が低下しやすくなります。
実際の臨床例では、COPD患者様の約30%に睡眠時の呼吸異常が認められ、重症度に関わらず日中の疲労感や眠気の原因となることが示されています。夜間の低酸素状態は心肺系への負荷を高め、合併症リスクも増大するため注意が必要です。
COPD患者様のためには、夜間酸素療法の導入や睡眠環境の改善、吸入ステロイドなどの薬物療法の継続が重要です。加えて日常の呼吸リハビリテーションが睡眠時の息苦しさ軽減に大きく寄与しています。
気管支喘息の夜間症状
喘息は気道の慢性的な炎症によって気道狭窄が生じる疾患で、夜間や早朝に症状が悪化しやすい特性があります。夜間の咳や喘鳴(ぜんめい)、息苦しさは患者様の睡眠の質を著しく低下させる原因となります。
夜中に繰り返し目が覚める、寝付けないといった症状がある場合は、睡眠中の呼吸機能が低下している可能性があります。喘息発作は睡眠の深さを妨げるため、疲労蓄積や日中の活動能低下につながることもしばしばです。
適切なコントロールが行われていない場合、夜間症状が頻発し、重度の息苦しさを伴うこともあります。吸入薬の継続使用やトリガー回避、定期的な呼吸機能検査で症状を管理し、睡眠の安定化を図ることが必要です。
その他の呼吸器疾患に伴う息苦しさ
肺炎や肺線維症、胸膜炎といった疾患でも睡眠時に息苦しさが起こることがあります。これらは肺の組織損傷や炎症によって十分なガス交換が妨げられ、夜間の呼吸困難や頻回の覚醒が生じる原因となります。
具体的には、肺線維症患者様においては睡眠中の低酸素状態が長時間継続しやすく、補助的な酸素療法を必要とするケースが多いです。さらに、これらの疾患は肺高血圧症や心不全を合併しやすく、呼吸不全のリスクも高い点が注意点です。
呼吸器疾患による睡眠中の息苦しさは早期発見と適切な治療で大幅に改善可能です。患者様ご自身だけでなくご家族も夜間症状を把握し、異変時は速やかに専門医を受診されることをおすすめします。
寝ようとすると息が苦しい時の対策と注意点

寝ようとした時に息苦しさを感じる場合は、早急な対策が必要です。このセクションでは、すぐに実践できるセルフチェック法や睡眠環境の改善、生活習慣の見直し方、さらにはどのような症状で専門医への受診を検討すべきかについて具体的に案内します。
すぐできるセルフチェックと改善法
まずは自分の状態を把握することが重要です。以下のポイントをチェックしてみてください。
- 寝る直前や就寝中に、息が詰まる感覚や呼吸が止まるような症状はあるか
- いびきが大きい、または呼吸が不規則と指摘されたことがあるか
- 日中に強い眠気が続き、集中力の低下や倦怠感を感じているか
- 体重増加や喉の渇き、頻尿などの状態があるか
- 眠る姿勢によって息苦しさの度合いに変化があるか
これらの一部でも当てはまる場合は、睡眠時呼吸障害の可能性があります。まずは寝る姿勢の見直し、特に横向き寝の推奨を試みましょう。枕の高さを調整し、気道を確保しやすい環境を整えることも一助となります。

入浴やストレッチで副交感神経を優位にし、リラックスして寝つきを促進すること、就寝前のスマホやパソコンの画面を見る時間を減らすなど睡眠の質向上に寄与する生活習慣も効果的です。
睡眠時呼吸障害セルフテストの紹介
専門的な検査に至る前に、自宅で簡単に行えるセルフテストも有効です。代表的なものを紹介します。
- エプワース睡眠尺度: 日中の眠気の程度を自己評価し、睡眠障害の疑いをチェックします。10点以上は受診の目安となります。
- STOP-Bang質問票: いびき、疲労感、血圧、BMIなど8つの質問に答え、SASリスクを推定する方法です。高得点ほど無呼吸症候群の可能性が高く、専門医の診察を推奨されます。
これらのテストはあくまで目安ですが、結果次第で早めの受診が望ましいことを示します。加えて、家庭用パルスオキシメーターを使用して睡眠中の酸素飽和度を測定することで、異常の早期発見につながるケースもあります。
生活習慣改善の具体的ステップ
睡眠中の息苦しさを緩和し、根本的な改善を図るためには日々の生活習慣を見直すことが不可欠です。以下のポイントを実践してみましょう。
- 減量と食事管理: 適正体重に近づけることで気道の圧迫が軽減されます。カロリー制限やバランスの良い食事を心がけましょう。
- 禁煙: タバコは気道粘膜の炎症を悪化させ、呼吸機能の低下を促進します。禁煙サポートを利用した段階的な取り組みが効果的です。
- 適度な運動: 有酸素運動は心肺機能の改善と体重管理に寄与し、睡眠の質向上も期待されます。
- アルコール制限: アルコールは筋弛緩作用により気道閉塞を促進するため、就寝前の摂取は控えましょう。
- 規則正しい睡眠時間の確保: 睡眠リズムを整えることで自律神経の安定化につながり、睡眠中の呼吸安定にも好影響を与えます。
これらの生活習慣改善は単独でも効果がありますが、治療の補助として取り入れることでさらに良好な睡眠環境を実現します。
専門医を受診すべきタイミング
以下の症状や状況がある場合は、速やかに呼吸器科や睡眠専門クリニックを受診されることをお勧めします。
- 日中の強い眠気や居眠り運転のリスクを感じる
- 夜間に窒息感や呼吸停止を指摘された
- いびきが激しく、家族から何度も指摘されている
- 心筋梗塞や脳卒中、糖尿病の既往がある
- 肥満が進行している、または急激な体重増減がある
- セルフチェックテストで高リスクと判定された
専門医は詳細な問診とポリソムノグラフィー(睡眠時の総合的モニタリング検査)などの精密検査を行い、適切な診断と治療計画を立てます。必要に応じてCPAP療法や口腔装置の処方、服薬指導を行います。
スリープメディカルクリニックのご紹介

当院「スリープメディカルクリニック」は、いびきに悩む患者様のための専門クリニックです。全国主要都市に拠点を展開し、駅近・土日診療・WEB予約など、通いやすさにもこだわった体制を整えています。
特に注目されているのが、当院独自のレーザー治療「スノアレーズ」です。メスを使わずに喉を引き締めるこの治療は、痛みや腫れが少なく、短時間で終了するため、日常生活への支障が最小限で済むのが特長です。患者様一人ひとりの状態に合わせたオーダーメイド照射を行うことで、高い治療効果と満足度を実現しています。
「寝ようとすると息が苦しい」「日中の眠気が取れない」といったお悩みをお持ちの方は、まずはお気軽にご相談ください。専門医が丁寧にお話を伺い、最適な治療プランをご提案いたします。
まとめ|睡眠中の息苦しさを解消するために押さえるべきポイント

睡眠中の息苦しさは、多様な原因が複雑に絡み合って起こります。身体的な生理変化、睡眠環境、精神的な要因などが影響し、とりわけ睡眠時の呼吸障害、特に睡眠時無呼吸症候群(SAS)は見逃せない重要な疾患です。ここでは、息苦しさを根本から解決するために知っておくべきポイントを、以下の三つの視点から整理しました。
息苦しさの多様な原因を理解する
睡眠中は筋肉の弛緩により気道が狭くなりやすく、これが息苦しさの根本的な生理的要因です。さらに、寝姿勢や寝室の環境も呼吸のしやすさに大きく影響します。例えば、仰向け寝は気道閉塞を促進しやすいため、横向き寝への変更が有効な場合があります。また、乾燥した空気や不適切な枕の高さも鼻詰まりや気道圧迫を招き、息苦しさを増幅させます。精神的なストレスや自律神経の乱れも呼吸リズムを乱し、息苦しさを悪化させることが知られています。
睡眠時呼吸障害の重要性と早期発見
睡眠時無呼吸症候群(SAS)は、呼吸停止や低呼吸が繰り返されることで慢性的な低酸素状態を引き起こし、日中の強い眠気や集中力低下、さらには高血圧や心血管疾患のリスク増加につながります。いびきの有無や家族からの呼吸停止の指摘、日中の異常な疲労感などは重要な診断の手がかりです。医療機関ではポリソムノグラフィー検査を用いて、無呼吸低呼吸指数(AHI)で重症度を評価し、適切な治療方針を決定します。
効果的な治療と生活習慣の見直し
SASに対しては、気道の閉塞を防ぐ持続陽圧呼吸療法(CPAP)が最も効果的な治療法として推奨されます。加えて、体重管理や禁煙、アルコール制限、睡眠環境の整備といった生活習慣の改善も症状緩和に重要です。慢性閉塞性肺疾患(COPD)や気管支喘息などの呼吸器疾患が背景にある場合は、基礎疾患の適切な管理が不可欠です。また、寝室の湿度調整や枕の見直し、適切な寝姿勢の工夫も息苦しさ軽減に寄与します。
息苦しさを感じたら、まずはご自身の状態を丁寧に観察し、必要に応じて医療機関に相談することが何よりも重要です。スリープメディカルクリニックでは、患者様一人ひとりの状態に合わせた細やかな診療体制と専門的な治療をご提供しています。寝ようとすると息が苦しい症状でお悩みの際は、お早めに専門医の受診をご検討ください。

大阪大学医学部を卒業後、大学病院や一般病院での臨床経験を経てレーザー治療を中心に専門性を磨き、日本レーザー医学会認定医1種や日本抗加齢医学会専門医の資格を取得。その豊富な実績が評価され、某大手クリニックで総院長を務めるなど、10年以上にわたり医療の最前線で活躍しています。また、著書『医師が教える最強のメンズ美容ハック』(幻冬舎)などを通じて、レーザー治療や健康管理に関する情報を積極的に発信。現在は、その長年の知見と技術力を活かし、いびきのレーザー治療クリニックを監修し、患者一人ひとりの悩みに寄り添った安全かつ効果的な治療を提供しています。

あなたの眠りに役立つヒントや
おトク情報をLINEでお届けします!