無呼吸症候群とは?症状・原因・検査・治療法を医師監修で解説
いびきが気になる、日中に強い眠気がある、夜中に何度も目が覚める。こうした症状があっても、「疲れているだけかもしれない」と様子を見てしまう方は少なくありません。しかし、その背景に睡眠時無呼吸症候群(SAS)が隠れていることがあります。
睡眠時無呼吸症候群は、眠っている間に呼吸が止まったり浅くなったりすることで、睡眠の質が低下し、日中の眠気や集中力の低下につながる病気です。放置すると、高血圧や心血管疾患、生活習慣病のリスク上昇とも関係するとされており、早めに気づいて適切に対応することが大切です。
この記事では、無呼吸症候群の基本的な症状や原因、放置するリスク、検査の流れ、治療法の違いまでを医師監修のもとで整理して解説します。ご自身やご家族のいびき、眠気、睡眠中の呼吸が気になっている方が、受診の目安や治療の選択肢を把握しやすいよう、できるだけわかりやすくまとめました。
そのいびき、睡眠時無呼吸症候群かも?1分セルフチェック

睡眠時無呼吸症候群は、夜の睡眠中に起こるため、自分では異変に気づきにくいことがあります。実際には、いびきや眠気、起床時のだるさなど、日常の中にサインが表れていることも少なくありません。

まずは現在の状態を整理するために、当てはまる項目があるかを確認してみましょう。
まず確認したい20のチェック項目
以下の項目のうち、当てはまるものにチェックを入れてみてください。多く当てはまるほど、睡眠時無呼吸症候群の可能性を考えるきっかけになります。
- 家族やパートナーから、いびきが大きいと指摘されたことがある
- 寝ている間に呼吸が止まっていたと言われたことがある
- 夜中に息苦しさで目が覚めることがある
- 朝起きたときに口が乾いていることが多い
- 起床時に頭が重い、または頭痛があることがある
- しっかり寝たつもりでも疲れが取れにくい
- 日中に強い眠気を感じることがある
- 会議中や読書中、運転中などに眠気がつらいことがある
- 集中力が続かず、仕事や家事の効率が落ちたと感じる
- 最近、物忘れや注意力の低下が気になっている
- 夜中に何度も目が覚める
- 寝汗をかきやすい
- 高血圧を指摘されている、または治療中である
- 体重が増えてから、いびきがひどくなった
- 首まわりが太い、または顎が小さいと言われたことがある
- 鼻づまりが続き、口呼吸になりやすい
- お酒を飲んだ日のほうが、いびきがひどいと感じる
- 家族に睡眠時無呼吸症候群と診断された人がいる
- 肥満ではないが、眠気やいびきが気になっている
- 眠りの質が悪く、朝からすっきりしない日が続いている
チェック結果の見方|受診の目安を解説
目安として、当てはまる数が0〜3個であれば、現時点で強く疑う状況とは限りません。ただし、いびきが大きい、呼吸停止を指摘された、日中の眠気が強いといった症状がある場合は、項目数が少なくても注意が必要です。
4〜7個当てはまる場合は、睡眠の質が下がっている可能性があります。生活習慣の見直しとあわせて、症状が続く場合は専門クリニックへの相談を検討すると安心です。
8個以上当てはまる場合や、睡眠中の呼吸停止を家族に指摘されている場合は、睡眠時無呼吸症候群の可能性を意識したほうがよいでしょう。特に、強い眠気や起床時の頭痛、高血圧を伴う場合は、早めの受診が大切です。
セルフチェックだけで安心しないために
このセルフチェックは、あくまで受診の目安をつかむためのものです。睡眠時無呼吸症候群かどうかは自己判断だけで確定することはできず、実際には簡易検査や精密検査などを通じて総合的に判断していきます。
また、いびきがあっても原因は一つではありません。喉の奥の気道が狭くなることで起こるケースもあれば、鼻づまりが影響しているケースもあります。
睡眠時無呼吸症候群(SAS)とは|主な症状・原因・放置リスク
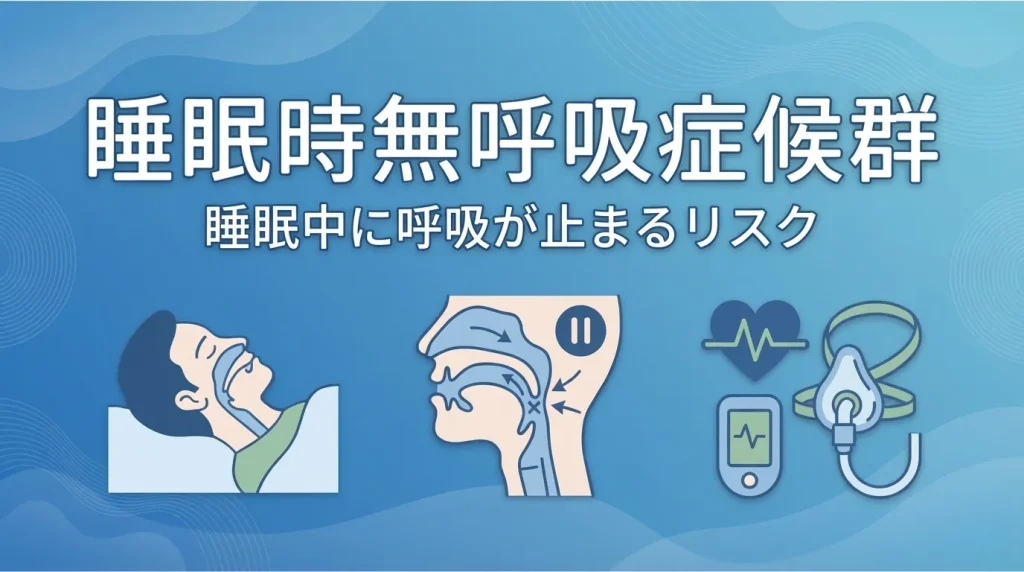
睡眠時無呼吸症候群は、単にいびきが大きいだけの状態とは異なります。眠っている間に呼吸が止まる、あるいは浅くなることを繰り返し、そのたびに体へ負担がかかるため、睡眠の質が下がり、日中の眠気や集中力低下につながるのが特徴です。
まずは、どのような病気なのか、どんな症状や原因があるのかを整理しておきましょう。
睡眠時無呼吸症候群とはどんな病気?
睡眠時無呼吸症候群は、睡眠中に呼吸が何度も止まったり、浅くなったりする病気です。一般には、10秒以上の無呼吸や低呼吸が繰り返される状態を指し、睡眠中の呼吸の乱れによって十分な休息が取りにくくなります。
代表的なのは、空気の通り道である上気道が狭くなったり塞がったりして起こる閉塞性睡眠時無呼吸です。ほかにも、呼吸をコントロールする働きの乱れが関係するタイプがありますが、日常診療で多くみられるのは閉塞性のタイプです。
重症度の評価では、睡眠1時間あたりに無呼吸や低呼吸がどのくらい起こるかを示すAHIという指標が使われます(参照:健康長寿ネット「睡眠時無呼吸症候群」)。数値が高いほど睡眠への影響や全身への負担が大きいと考えられ、検査結果や症状をあわせて治療方針が検討されます。
無呼吸症候群の主な症状
睡眠時無呼吸症候群では、夜間と日中の両方に症状が現れることがあります。夜間では、大きないびき、睡眠中の呼吸停止、何度も目が覚める、息苦しさで起きる、寝汗をかくといった変化がみられます。
一方で日中には、強い眠気、だるさ、起床時の頭痛、集中力の低下、仕事や家事の効率低下などが起こることがあります。本人は眠れているつもりでも、実際には睡眠が細かく途切れているため、疲れが取れず、生活の質が落ちてしまうのが特徴です。
また、家族やパートナーに「呼吸が止まっていた」「いびきが急に静かになったあと、また大きくいびきをかいた」と指摘されて受診につながるケースも少なくありません。自覚症状がはっきりしない場合でも、周囲からの指摘は重要なサインになります。
なお、症状は人によって現れ方が異なるため、「自分の場合はどう当てはまるのか」を具体的に見ていくことが大切です。見逃しやすいサインも含めて確認したい方は、こちらもご覧ください。
👉 睡眠時無呼吸症候群の症状とは?いびきから見逃せない健康リスクまで完全解説
無呼吸症候群の主な原因
原因として多いのは、睡眠中に喉の奥の空気の通り道が狭くなることです。肥満によって首まわりや喉の内側に脂肪がつくと、気道が狭くなりやすくなります。また、顎が小さい、下顎が後ろに下がっている、舌が大きいといった骨格や体質の影響もあります。
そのほか、加齢による筋力低下、飲酒、睡眠薬の使用、鼻づまり、口呼吸などが重なると、睡眠中に気道が塞がれやすくなります。つまり、睡眠時無呼吸症候群は一つの原因だけで起こるのではなく、体型、骨格、生活習慣、睡眠環境などが複合的に関わっていることが多い病気です。
なお、肥満の方に多い傾向はありますが、痩せている方でも発症することがあります。特に骨格や顎の形、喉まわりの構造が影響している場合は、見た目だけでは判断できません。
また、睡眠時無呼吸症候群はいびきを伴って現れることも多く、原因を考えるうえでは両者の関係をあわせて整理しておくことが役立ちます。生活背景や身体的な特徴も含めて幅広く見直したい方は、次の記事も参考にしてください。
👉 〖医師監修〗いびきの原因を徹底解説!今すぐ改善できるセルフ対策と専門治療
放置すると起こりうる健康リスク
睡眠時無呼吸症候群を放置すると、眠気や集中力低下による日常生活への支障だけでなく、全身の健康にも影響が及ぶことがあります。睡眠中に酸素が不足しやすくなり、その状態が繰り返されることで、心臓や血管に負担がかかります。
その結果、高血圧、動脈硬化、心筋梗塞、脳梗塞などのリスク上昇と関係するとされており、糖代謝や脂質代謝にも悪影響を与える可能性があります(参照:国立循環器病研究センター「睡眠生理検査」)。また、強い眠気がある場合は、運転中や仕事中の事故リスクにもつながります。
「いびきだけだから大丈夫」と思っていても、その背景に無呼吸が隠れている場合は、放置しないことが大切です。とくに、呼吸停止を指摘されたことがある方や、日中の眠気が強い方は注意が必要です。
早めの相談が大切な理由
睡眠時無呼吸症候群は、気づいて適切に検査と治療につなげることで、改善を目指せる病気です。
状態に応じて、生活習慣の見直し、CPAP、マウスピース、レーザー治療など、選択肢は一つではありません。まずは「自分に本当に無呼吸があるのか」「どの程度なのか」を把握することが、遠回りに見えて最も大切な第一歩です。
いびき、眠気、起床時の不調が続いている場合は、自己判断で終わらせず、専門クリニックで相談してみることをおすすめします。早めに原因を確認することで、生活の質の改善だけでなく、将来の健康リスクへの備えにもつながります。
下記の記事で診療科の選び方を確認しておくと、次の行動に移しやすくなります。
👉 睡眠時無呼吸症候群は何科を受診すべき?専門医が症状別に徹底解説!
睡眠時無呼吸症候群と関連しやすい顔つき・体型の傾向

睡眠時無呼吸症候群は、肥満の方だけに起こるものではありません。実際には、顎の大きさや首まわりの太さ、口呼吸のしやすさなど、顔つきや体型の特徴が気道の狭さに関係していることがあります。

この章では、どのような傾向が睡眠時無呼吸症候群と関連しやすいのかを、見た目だけで決めつけない前提で整理します。
顎が小さい・後退している方
下顎が小さい、または後ろに下がっている方は、舌の付け根が喉の奥に寄りやすく、睡眠中に気道が狭くなることがあります。横から見たときに顎が引っ込んで見える方や、口を閉じにくい方では、骨格の影響が関係している場合があります。
首が短い・太い方
首まわりに脂肪がつきやすい方や、もともと首が短めの体型の方は、気道のまわりが圧迫されやすくなることがあります。特に体重増加とともにいびきが強くなった場合は、首まわりの変化が影響している可能性があります。
肥満傾向がある方
肥満は、睡眠時無呼吸症候群の代表的なリスク要因の一つです。喉の内側や首まわりに脂肪がつくと、空気の通り道が狭くなりやすくなります。ただし、肥満があるから必ず発症するわけではなく、反対に標準体型でも発症するケースはあります。
肥満について、睡眠中の呼吸との関係性を詳しく知りたい方は、以下の記事も参考にしてください。
👉 いびきと肥満の関係|痩せたら本当にいびきは治るのか徹底解説
口呼吸や歯並びが影響することも
鼻づまりが続いて口呼吸になっている方や、歯並び・噛み合わせの影響で口が開きやすい方も、睡眠中に喉が乾燥しやすく、気道が不安定になることがあります。こうした要素が単独で原因になるとは限りませんが、ほかの要因と重なることで症状が出やすくなる場合があります。
口呼吸について具体的な対策を知りたい方は、こちらもご覧ください。
👉 睡眠時の口呼吸を治す方法|健康リスクを減らす具体的トレーニング完全ガイド
当てはまらなくてもSASの可能性はある
ここで紹介した特徴は、あくまで関連しやすい傾向です。見た目に当てはまらないからといって無呼吸症候群ではないとは言えませんし、逆に当てはまるから必ず治療が必要とも限りません。
いびき、眠気、呼吸停止の指摘などがある場合は、顔つきだけで判断せず、検査を通じて状態を確認することが大切です。
自宅での確認方法|いびきアプリと簡易検査の使い分け

いびきや無呼吸が気になっても、すぐに医療機関へ行くべきか迷う方は少なくありません。そこで参考になるのが、スマートフォンのいびき測定アプリや、自宅で行う簡易検査です。
ただし、両者は役割が異なります。ここでは、自宅でできる確認方法の違いと、どのように活用すべきかを整理します。
いびき測定アプリでわかること
いびき測定アプリは、就寝中の音を記録し、いびきの大きさや頻度、睡眠中の物音の傾向を確認するのに役立ちます。自分では気づきにくい「いびきがどのくらい出ているか」を可視化しやすいため、受診を考えるきっかけとして使いやすい方法です。
また、飲酒した日としない日、横向きで寝た日と仰向けで寝た日などを比べることで、いびきが強くなりやすい条件を把握しやすい点もメリットです。ご家族からの指摘だけでは分かりにくい変化を、記録として残せるのも利点といえるでしょう。
なお、アプリを選ぶときは、記録のしやすさだけでなく、比較しやすさや使い続けやすさも確認しておくと安心です。どのような種類があるのかを見てみたい方は、次の記事も参考になります。
👉 いびきアプリおすすめ10選|無料・iPhone/Android対応【選び方と比較】
アプリを使うときの注意点
一方で、アプリで分かるのは主に音の記録であり、睡眠時無呼吸症候群の確定診断はできません。無呼吸は「音が止まる」だけでは正確に判断できず、実際には呼吸の流れや血液中の酸素の状態など、複数の情報をあわせて評価する必要があります。
そのため、アプリでいびきが多く記録された場合も、逆にあまり記録されなかった場合も、それだけで安心したり自己判断したりしないことが大切です。あくまで状態を把握するための補助的なツールとして使うのが基本です。
自宅でできる簡易検査とは
睡眠時無呼吸症候群が疑われる場合、まず行われることが多いのが自宅での簡易検査です。専用の機器を装着して眠ることで、睡眠中の呼吸の状態や酸素の低下傾向などを確認し、無呼吸や低呼吸の可能性を調べます。
簡易検査では、鼻や口の呼吸の流れ、血液中の酸素飽和度、脈拍などを記録し、睡眠中にどの程度呼吸が乱れているかを把握します(参照:葛西よこやまクリニック「睡眠時無呼吸症候群(OSAS)」)。
自宅で普段に近い環境のまま受けやすいため、初めて検査を受ける方にとっても取り入れやすい方法です。
ただし、簡易検査だけでは睡眠の深さや脳波までは詳しく分からないため、症状の強さと結果が合わない場合や、より正確な評価が必要な場合には、PSG検査などの精密検査が検討されます。
アプリと医療用検査の違い
アプリは「気づくための記録」、簡易検査は「医療的に評価するための検査」という違いがあります。いびきが気になる段階ではアプリを活用するのも一つですが、日中の強い眠気、呼吸停止の指摘、起床時の頭痛、高血圧などがある場合は、早めに医療用の検査につなげることが重要です。
迷ったときは、まず相談して自分に合う確認方法を選ぶことが大切です。自己判断で長く放置せず、必要なタイミングで検査へ進むことが、適切な治療の第一歩になります。
専門クリニックでの検査と診断の流れ
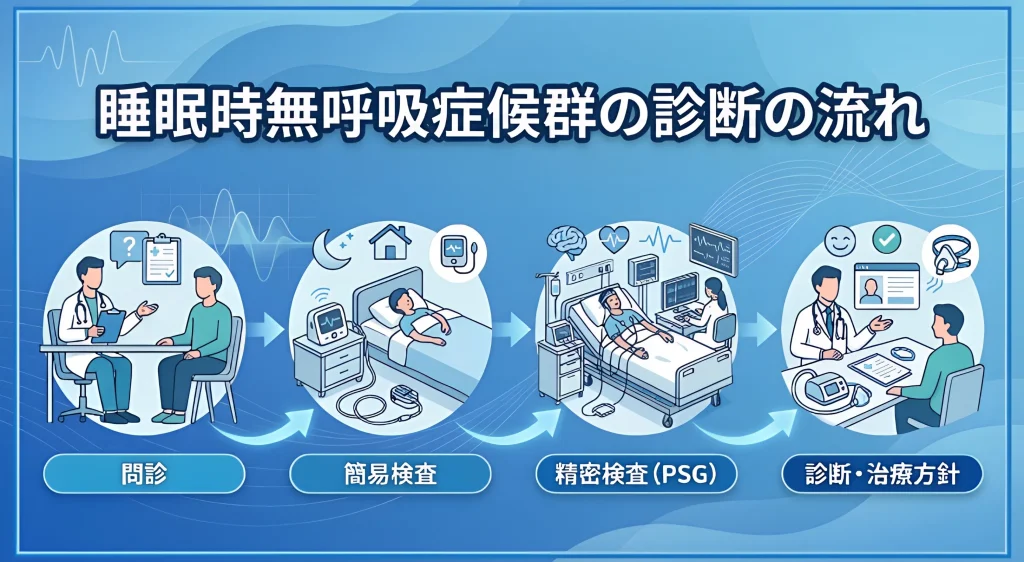
睡眠時無呼吸症候群が疑われる場合でも、「大がかりな入院が必要なのでは」と不安になる方は少なくありません。実際には、問診から始まり、自宅でできる簡易検査を経て、必要に応じて精密検査へ進むのが一般的です。
この章では、受診から診断までのおおまかな流れをわかりやすく整理します。
初診で確認すること
最初の診察では、いびきの有無、日中の眠気、起床時の頭痛、夜中に目が覚める回数、家族から呼吸停止を指摘されたことがあるかなどを確認します。あわせて、体重の変化、飲酒習慣、持病、高血圧の有無、服用中の薬なども診断の参考になります。
睡眠時無呼吸症候群は、症状だけで重症度を正確に判断することが難しいため、問診で気になる点があれば、検査で睡眠中の呼吸状態を確認していきます。
簡易検査でわかること
まず行われることが多いのが、自宅で実施できる簡易検査です。専用の機器を装着して就寝し、呼吸の状態や酸素の低下傾向などを記録します。来院回数を抑えやすく、普段に近い環境で検査できるため、初めての方でも受けやすい方法です。
簡易検査では、無呼吸や低呼吸が疑われるか、どの程度の可能性があるかを把握する手がかりになります。ただし、睡眠の深さや細かな睡眠状態までは十分に分からないこともあります。
精密検査(PSG検査)が必要になるケース
簡易検査の結果だけでは判断が難しい場合や、症状と結果に差がある場合、より詳しい評価が必要な場合には、PSG検査が検討されます。
PSG検査は、呼吸だけでなく、睡眠の深さ、脳波、筋肉の動きなども含めて詳しく調べる精密検査です(参照:日本呼吸器学会「睡眠時無呼吸症候群(SAS)の診療ガイドライン 2020」)。
より正確に状態を把握しやすいため、治療方針を決めるうえで重要になることがあります。どの段階で必要になるかは、症状や簡易検査の結果によって異なります。
検査の流れを把握したい方は、以下の記事も参考にしてください。
👉 いびき検査は必要?病院での流れと自宅でできる方法も解説
診断から治療方針決定までの流れ
検査結果がそろったら、無呼吸の有無や重症度、症状との関係を総合的に判断し、治療方針を決めていきます。治療は一律ではなく、症状の強さ、生活スタイル、体型、気道の状態などをふまえて選択されます。
状態によっては生活習慣の見直しから始めることもあれば、CPAPやマウスピース、レーザー治療などの選択肢を比較しながら、自分に合う方法を検討していく流れになります。
費用と期間の目安
検査や診断にかかる費用、通院回数、期間は、行う検査の内容や保険適用の有無によって異なります。一般に、まずは初診と簡易検査を行い、その結果に応じて追加検査や治療相談へ進む流れが多く、数日で結果確認に進める場合もあります。
費用面をもう少し詳しく確認したい方は、こちらの記事も参考になります。
👉 いびき治療は保険適用される?条件・費用・地域別クリニックの選び方を完全解説
睡眠時無呼吸症候群の治療法比較

睡眠時無呼吸症候群の治療法は一つではありません。症状の重さや気道の状態、生活スタイルによって合う方法は異なります。

ここでは代表的な治療法として、CPAP、マウスピース、生活習慣の見直し、レーザー治療を比較しながら、それぞれの特徴を整理します。
CPAP療法の特徴
CPAPは、睡眠中に鼻に装着したマスクから空気を送り込み、気道が塞がれにくい状態を保つ治療です。閉塞性睡眠時無呼吸症候群で広く用いられている代表的な治療法で、無呼吸の改善が期待しやすい方法として知られています。
一方で、毎晩マスクを装着する必要があるため、違和感や乾燥感が気になる方もいます。効果を保つには継続が前提になるため、装着に慣れにくい方には負担になることがあります。
なお、保険診療でCPAP治療が検討される目安は、2026年3月時点ではPSG検査(精密検査)でAHI20以上、または簡易検査でAHI40以上です。そのため、「中等症」に該当していても、数値によってはすぐに保険適用にならない場合があります。実際の適応は、検査結果や症状をふまえて医師が総合的に判断します。
※2026年6月の診療報酬改定により、CPAP治療の保険適用基準が緩和される予定です。PSG検査(精密検査)ではAHI20以上からAHI15以上へ、簡易検査ではAHI40以上からAHI30以上へ、それぞれ引き下げられます(参照:厚生労働省「令和8年度診療報酬改定について」)。
CPAPについてより詳しく知りたい方は、以下の記事もご覧ください。
👉 CPAP(シーパップ)療法の効果と実際にかかる費用を解説!
マウスピース治療の特徴
マウスピース治療は、就寝時に専用の装置を口に入れ、下顎を前方に保つことで気道を確保しやすくする方法です。比較的軽症〜中等症の方や、骨格の影響が強い方で検討されることがあります。
持ち運びしやすく、機械音もないため取り入れやすい一方で、顎の違和感や歯への負担を感じる場合があります。また、すべてのケースに適するわけではなく、口腔内の状態によっては向かないこともあります。
マウスピースの効果や費用について確認したい方は、こちらの記事も参考にしてください。
👉 いびき治療マウスピースとは?効果・費用・作り方を徹底解説
生活習慣の見直しでできること
体重管理、飲酒の見直し、寝る姿勢の工夫、睡眠環境の調整など、生活習慣の改善は基本的な対策として重要です。特に肥満傾向がある方では、減量が症状改善につながることがあります。
ただし、生活習慣の見直しだけで十分な改善が得られるとは限りません。症状や重症度によっては、ほかの治療法と組み合わせて考えることが大切です。
レーザー治療の特徴
レーザー治療は、喉や口蓋まわりの組織にアプローチし、気道が狭くなりにくい状態を目指す治療です。切開を伴わない方法があり、日帰りで受けやすい選択肢として検討されることがあります。
いびきや睡眠時無呼吸症候群は、眠っている間に喉の奥の組織がゆるみ、空気の通り道が狭くなることで起こることがあります。レーザー治療は、こうした喉まわりの状態に働きかけることで、いびきの原因にアプローチしていく点が特徴です。
どの治療法が向いているかの考え方
治療法を選ぶ際は、重症度だけでなく、「毎日機器を使い続けられるか」「仕事や生活への影響をどこまで抑えたいか」「喉の構造やいびきのタイプに合うか」といった視点も大切です。
まずは検査で状態を確認したうえで、無理なく続けやすい方法を選ぶことが重要です。
← 表は横にスクロールできます →
| 治療法 | 特徴 | 向いている方 | 注意点 |
|---|---|---|---|
| CPAP | 空気圧で気道を保つ代表的な治療 | 検査で一定以上の無呼吸が確認された方 | 毎晩の装着継続が必要 |
| マウスピース | 下顎を前に出して気道を確保しやすくする | 軽症〜中等症の方、骨格要因が強い方 | 顎や歯に負担が出ることがある |
| 生活習慣改善 | 減量、飲酒の見直し、睡眠姿勢の調整など | 肥満傾向がある方、軽症の方 | 単独では十分でないことがある |
| レーザー治療 | 喉や口蓋にアプローチし、気道の狭さに配慮する治療 | 切らずに治療を検討したい方 | 原因や適応を見極める必要がある |
切らずに治療を検討したい方へ|スノアレーズの特徴

治療を検討するうえで、「できるだけ痛みを抑えたい」「仕事を休まずに受けたい」「毎日機器を装着する方法以外も知りたい」と考える方は少なくありません。そうした方にとって、切開を伴わずに喉へアプローチするレーザー治療は、選択肢の一つになります。
ここでは、当院のいびきレーザー治療「スノアレーズ」の特徴を整理してご紹介します。
スノアレーズとは|治療の仕組みと特徴
スノアレーズは、喉や口蓋にレーザーを照射し、喉の中を引き締めて形状を変え、気道を広げることで、いびきの改善を目指す当院独自の医療レーザー治療です。メスを使わず喉の粘膜へアプローチするため、身体への負担を抑えやすいのが特徴です。
患者様ごとの状態に合わせて照射設定を調整するオーダーメイド治療で、施術時間は1回約15分です。切除を伴う治療に比べて痛みが少なく、日常生活へ戻りやすい点も検討しやすい理由の一つです。
向いている方
喉まわりのたるみや軟部組織の状態がいびきに関係していると考えられる方、切らない治療を希望される方、できるだけ痛みやダウンタイムを抑えたい方には、スノアレーズが選択肢になりやすいと当院では考えています。
毎日機器を装着する治療以外の方法を検討したい方からも、ご相談いただくことが多い治療です。
お伝えしたい注意点
当院では、スノアレーズを中心にいびき治療をご案内していますが、すべてのいびきに同じ方法が適しているわけではありません。いびきには喉が原因となるタイプだけでなく、鼻づまりなど鼻が主な原因となるタイプもあり、鼻いびきは当院の治療対象外となる場合があります。
また、無呼吸の程度や原因によっては、まず状態を確認したうえで、ほかの治療法も含めて検討が必要になることがあります。
いびきの原因や無呼吸の程度は、ご自身では判断しにくいことも少なくありません。当院では、現在の症状やお悩みを丁寧に伺ったうえで、スノアレーズが適しているかを確認しています。まずは無料カウンセリングで、お気軽にご相談ください。
よくある相談ケース
睡眠時無呼吸症候群やいびきの相談は、「重い症状が出てから」だけとは限りません。日常のちょっとした違和感や、家族からの指摘をきっかけに受診される方も多くいます。
この章では、実際によくみられる相談の傾向を整理します。
いびきを家族に指摘されて不安になった
本人は眠っているため気づいていなくても、家族やパートナーから「いびきが大きい」「途中で呼吸が止まっているように見える」と言われ、相談につながることがあります。こうした指摘は、睡眠中の異変に気づく大切なきっかけになります。
日中の眠気で仕事や運転に支障が出ている
会議中に眠くなる、集中力が続かない、運転中に強い眠気を感じるなど、日中のパフォーマンス低下をきっかけに相談されるケースもあります。十分に寝ているつもりでも疲れが抜けない場合、睡眠の質が低下している可能性があります。
CPAPが合わず、別の方法を探している
すでに検査や治療を受けたことがあり、CPAPの違和感や継続の難しさから、ほかの方法を探して相談される方もいます。睡眠時無呼吸症候群の治療は一つではないため、現在の悩みや生活スタイルに合わせて見直しを検討することが大切です。
肥満ではないのに無呼吸を疑っている
「太っていないから関係ないと思っていた」という方でも、顎の形や喉の構造、加齢、口呼吸などが影響していることがあります。見た目だけで判断せず、いびきや眠気、起床時の不調が続く場合は確認が必要です。
女性でも無呼吸症候群になるのか気になっている
睡眠時無呼吸症候群は男性に多いイメージを持たれがちですが、女性でも起こります。いびきが目立ちにくく、眠気やだるさ、不眠感など別の形で気づかれることもあるため、「自分は違う」と決めつけずに相談することが大切です。
女性・子どもの睡眠時無呼吸症候群で知っておきたいこと

睡眠時無呼吸症候群は中年男性に多いイメージがありますが、女性や子どもにもみられます。ただし、症状の出方や背景は同じとは限りません。

典型的ないびきの印象だけで見逃されることもあるため、それぞれの特徴を知っておくことが大切です。
女性にみられる無呼吸症候群の特徴
女性でも睡眠時無呼吸症候群は起こりますが、男性のように大きないびきが前面に出ない場合があります。
日中の強い眠気だけでなく、なんとなくだるい、朝から頭が重い、熟睡した感じがしない、夜に何度も目が覚めるといった形で気づかれることもあります。さらに、寝ても疲れが取れない、気分がすっきりしないといった不調として感じられることも少なくありません。
いびきが目立たないからといって否定はできないため、睡眠の質の低下が続くときは注意が必要です。
妊娠中や更年期と睡眠の変化
妊娠中は体重増加やむくみ、鼻づまりなどの影響で睡眠中の呼吸が乱れやすくなることがあります。お腹が大きくなることで寝姿勢が変わりやすくなり、眠りが浅くなることも、睡眠の質に影響する一因になります。もともといびきがなかった人でも、妊娠をきっかけに気になり始めることがあります。
また、更年期はホルモンバランスの変化や体型の変化が重なり、いびきや睡眠の質の低下が気になりやすくなることがあります。夜中に何度も目が覚める、朝起きてもすっきりしないといった変化が続く場合には、単なる年齢の変化として片づけず、睡眠中の呼吸の状態にも目を向けることが大切です。
女性の睡眠トラブルについて、原因や治療の考え方を整理したい方は、次の記事もあわせてご覧ください。
👉 女性のいびき治療ガイド|原因・治し方・保険適用まで医師が解説
子どもの睡眠時無呼吸症候群とは
子どもの場合は、大人とは異なる原因が関係することがあります。代表的なのは、扁桃肥大やアデノイド肥大によって空気の通り道が狭くなるケースです(参照:亀田グループ「扁桃腺・アデノイドと無呼吸」)。
そのため、体格だけでは判断できず、見た目には元気そうでも睡眠中に呼吸が乱れていることがあります。
単なるいびきと思われやすい一方で、睡眠の質や成長発達に影響することがあります。十分に眠れていない状態が続くと、日中の活動や集中力、機嫌などにも関わってくるため、子ども特有のサインを見逃さないことが大切です。
子どもの場合にみられやすいサイン
子どもでは、いびき、口呼吸、寝相の悪さ、寝汗、夜間に何度も目を覚ますといったサインがみられることがあります。眠っているときに苦しそうな呼吸をしていたり、一時的に呼吸が止まったように見えたりする場合もあり、家族が気づくきっかけになることがあります。
日中には、集中しにくい、落ち着きがない、朝の機嫌が悪いなどの変化として表れることもあります。ほかにも、ぼんやりしている、園や学校で眠そうにしている、元気がないといった様子につながることもあるため、夜の様子と昼間の変化をあわせて見ることが大切です。
気になるときは早めの受診を
女性も子どもも、「典型的ではないから違うだろう」と決めつけないことが重要です。症状がはっきりしていない場合でも、いびきや眠気、睡眠の質の低下が続いているなら、背景を確認したうえで、必要な検査や対応を検討していくことが安心につながります。
特に、日常生活に影響が出ている場合や、家族から睡眠中の異変を指摘されている場合は、早めに相談することが大切です。気になる様子を放置せず、適切なタイミングで受診につなげることが、負担を軽くする第一歩になります。
無呼吸症候群に関するよくある質問

無呼吸症候群やいびき治療については、検査や費用、治療法の違いなどで迷う方が少なくありません。ここでは、受診前によくある疑問を整理します。
無呼吸症候群の治療費はどのくらいかかりますか?
検査内容や治療法、保険適用の有無によって費用は異なります。まずは診察で症状や状態を確認し、必要な検査や治療方法、費用の目安を把握することが大切です。
保険適用になる治療と自由診療の違いは何ですか?
無呼吸症候群の治療には、保険診療で行われるものと自由診療で行われるものがあります。たとえば、CPAP療法や一部の検査は保険適用となることがあります。
一方で、治療法によっては自由診療となる場合もあるため、事前に確認しておくとよいでしょう。
治療に痛みはありますか?
治療法によって異なります。一般的に、機器を装着する治療や生活習慣の見直しでは強い痛みを伴わないことが多い一方、処置や手術を伴う治療では痛みや違和感が生じることがあります。
治療内容ごとの特徴を確認して選ぶことが大切です。
肥満ではなくても無呼吸症候群になりますか?
はい。無呼吸症候群は肥満の方に多い傾向がありますが、顎の形や喉の構造、加齢、口呼吸などが関係し、標準体型の方でも起こることがあります。
体型だけでは判断できないため、症状がある場合は注意が必要です。
いびきがあれば必ず無呼吸症候群ですか?
必ずしもそうではありません。いびきだけがみられる場合もありますが、睡眠中の無呼吸が隠れていることもあります。いびきが大きい、途中で呼吸が止まっているように見える、日中の眠気が強いといった場合は確認が勧められます。
アプリだけで診断できますか?
できません。アプリや録音機能は、いびきや睡眠中の様子を記録する補助として役立つことがありますが、診断そのものはできません。無呼吸症候群かどうかを判断するには、医療機関での検査が必要です。
鼻炎や花粉症があっても相談できますか?
はい、相談は可能です。鼻づまりは睡眠中の呼吸やいびきに影響することがあるため、症状の背景を見極めることが大切です。いびきや無呼吸の原因が鼻にあるのか、のどや気道の構造にあるのかを含めて確認しながら対応が検討されます。
家族に指摘されたら受診したほうがよいですか?
はい。睡眠中のいびきや呼吸の止まりは本人が気づきにくいため、家族からの指摘は大切なサインになります。繰り返しいびきを指摘されたり、呼吸が止まっているように見えると言われたりした場合は、一度相談することが大切です。
まとめ|気になる症状があれば早めの相談を

睡眠時無呼吸症候群は、いびきだけの問題ではなく、日中の眠気や集中力の低下、将来的な健康リスクにも関わる可能性がある病気です。しかも、本人は眠っている間の変化に気づきにくいため、家族からの指摘や朝の不調が受診のきっかけになることも少なくありません。
大切なのは、「少し気になる」で終わらせないことです。セルフチェックやアプリはあくまで入口であり、実際の状態は検査を通じて確認する必要があります。
無呼吸の程度や原因によって、適した治療法は異なります。いびきや眠気、睡眠中の呼吸が気になる方は、一人で悩まず、まずは専門クリニックで相談してみてください。

大阪大学医学部を卒業後、大学病院や一般病院での臨床経験を経てレーザー治療を中心に専門性を磨き、日本レーザー医学会認定医1種や日本抗加齢医学会専門医の資格を取得。その豊富な実績が評価され、某大手クリニックで総院長を務めるなど、10年以上にわたり医療の最前線で活躍しています。また、著書『医師が教える最強のメンズ美容ハック』(幻冬舎)などを通じて、レーザー治療や健康管理に関する情報を積極的に発信。現在は、その長年の知見と技術力を活かし、いびきのレーザー治療クリニックを監修し、患者一人ひとりの悩みに寄り添った安全かつ効果的な治療を提供しています。

あなたの眠りに役立つヒントや
おトク情報をLINEでお届けします!