糖尿病予備軍は治る?改善のために食べてはいけないものと受診のポイント
糖尿病予備軍は、血糖値が正常より高いものの糖尿病の診断基準には達していない状態を指します。 血糖値が高めでも早期の受診と生活習慣の見直しによって、糖尿病への進行を抑えたり、健康を守るための予防につながります。 血糖値の値が気になっている方向けに、糖尿病予備軍の定義と血糖値の基準から、症状・チェック方法・食事や生活の注意点、受診のタイミングまで解説します。 血糖値を急激に上げる食品や食べてはいけないものを意識して控えつつ、血糖値を安定させる食べ方や運動・睡眠の習慣に置き換えることで、合併症リスクを減らしながら体調の変化も確かめやすくなります。 健康診断の結果などや気になる症状をきっかけに、自分の数値を医療機関で確認しながら、無理のない工夫を一つずつ生活に取り入れていくことが、糖尿病予備軍を治していくための確かな一歩になります。
糖尿病予備軍と血糖値の関係!発症の原因と放置することのリスク
糖尿病予備軍とは何かを正しく理解することが、糖尿病の発症を防ぐ第一歩です。 血糖値の基準や原因、放置によるリスクを明確にし、早期に受診・改善へつなげるための基礎知識を解説します。 背景にある原因や将来起こり得るリスクを把握できれば、自分の生活のどこから変えていくかイメージしやすくなり、糖尿病への進行を防ぐための行動を取り入れやすくなります。糖尿病予備軍の定義と糖尿病との違い
糖尿病予備軍とは、血糖値が正常よりも高い状態にありながら、糖尿病と診断される基準には達していない段階を指します。 この状態では、インスリンの分泌や働きに異常が見られ始めており、血糖値のコントロールが乱れやすくなっています。 日本糖尿病学会では、空腹時血糖値が100?125mg/dL、またはHbA1cが5.6?6.4%の範囲にある場合を糖尿病予備軍と定義しています。 これは境界型糖尿病とも呼ばれ、放置すると糖尿病へ進行するリスクが高い状態です。| 項目 | 糖尿病予備軍 | 糖尿病 |
|---|---|---|
| 定義 | 血糖値が正常より高いが、糖尿病と診断されるほどではない状態(境界型糖尿病) | 慢性的に高血糖が続き、糖代謝異常が明確に進行している病気 |
| 血糖値の目安 | 空腹時血糖値:100?125mg/dL HbA1c:5.6?6.4% | 空腹時血糖値:126mg/dL以上 HbA1c:6.5%以上 |
| インスリンの状態 | 分泌量または働きが低下し始めている段階 | インスリン分泌不全または抵抗性が強く、正常に作用しない |
| 症状 | 自覚症状はほとんどない | のどの渇き・多尿・倦怠感・体重減少などが現れる |
| 改善可能性 | 生活習慣の見直しで正常値に戻せる段階 | 治療が必要で、完治は難しいがコントロールは可能 |
| 放置した場合 | 数年以内に糖尿病へ進行するリスクが高い | 合併症(腎症・網膜症・神経障害など)を引き起こす危険がある |
糖尿病予備軍になる原因と背景にある生活習慣
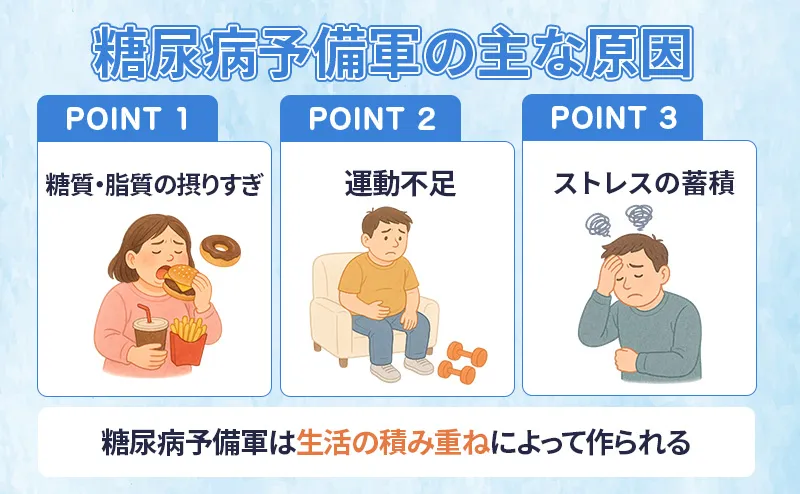
- 糖質や脂質の摂りすぎによる血糖コントロールの乱れ
- 運動不足による筋肉量の減少と代謝低下
- ストレスの蓄積によるホルモンバランスの乱れ
- 睡眠不足や不規則な生活リズムによる代謝異常
- 内臓脂肪の蓄積や肥満によるインスリン抵抗性の悪化
- 遺伝的要因や家族に糖尿病既往がある場合の体質的リスク
- 食事の時間が不規則で、間食・夜食が多い生活習慣
糖尿病予備軍を放置した場合に起こりやすい健康リスク
糖尿病予備軍を放置すると、約30?40%の人が5年以内に糖尿病へ進行するといわれています。 初期段階では自覚症状がほとんどなく、本人も気づかないまま血糖値が上昇し続けるため、動脈硬化・高血圧・脂質異常症などを併発するリスクも高まります。 特に血糖値の変動が大きい人ほど血管へのダメージが進行しやすく、心筋梗塞や脳梗塞など重大な疾患の原因にもなります。 一方で、生活習慣を見直し、医療機関で定期的に血糖値をチェックすることで、糖尿病への進行を防げる可能性は十分にあります。 糖尿病予備軍をそのままにするか、早めに向き合うかで、今後の健康寿命は大きく変わることを意識する必要があります。 糖尿病予備軍は、血糖値が正常より高いものの生活習慣の見直しで正常範囲に戻せる段階であり、背景には糖質や脂質の摂りすぎ、運動不足、睡眠・ストレスなどによるインスリン抵抗性の上昇が関わっています。 そのまま放置すると数年以内に糖尿病へ進行したり、動脈硬化や心筋梗塞などのリスクが高まるため、自分の血糖値や生活習慣を正しく把握し、早めの受診と具体的な改善に踏み出すことが重要です。糖尿病予備軍にみられる兆候と早期に気付くためのチェック方法
糖尿病予備軍は自覚症状がほとんどないまま進行するため、気づかないうちに血糖値の乱れが大きくなってしまうことがあります。 放置するとある日突然糖尿病と診断されるケースもあり、早期に変化を察知できるかどうかが将来のリスクを左右します。 気づきにくい初期の兆候やセルフチェックのポイントを理解しておくことで、小さな体調の変化や血糖値の上昇を早い段階で察知しやすくなり、必要な検査や生活改善へスムーズに行動を移せるようになります。 糖尿病予備軍は自覚症状が乏しいため、気づかないうちに進行することがあります。 この章では、初期に見られるサインやセルフチェックの方法、検査で確認すべき項目を解説します。糖尿病予備軍の自覚症状は気付きにくい変化
糖尿病予備軍の段階では、はっきりとした自覚症状が現れないことがほとんどです。 血糖値が徐々に上がるため、身体が高血糖に慣れてしまい、だるさや喉の渇きなどの変化に気づきにくくなります。 ただし、食後に強い眠気を感じたり、夜間の頻尿、肌の乾燥やかゆみを自覚する人もいます。 これらの症状は、すでに血糖コントロールが乱れ始めているサインといえます。 自覚症状がなくても健診で血糖値が高めと指摘された場合は、医療機関での精密検査を受けることが大切です。 症状の有無に関係なく、早めに確認することが将来の糖尿病リスクを減らす確実な行動になります。糖尿病予備軍の症状チェックリスト
糖尿病予備軍を早期に見つけるためには、日常の小さな変化を意識することが重要です。 以下のような項目に複数当てはまる場合、血糖値が高めになっている可能性があります。- 食後に強い眠気やだるさを感じる
- のどが渇きやすく、水分をよく取る
- 夜間に何度もトイレに行く
- 傷が治りにくい
- 体重が急に減少した、または増えた
- 手足のしびれや冷えを感じる
- 肌が乾燥し、かゆみが出る
糖尿病予備軍の可能性を感じたら受けるべき検査
糖尿病予備軍が疑われる場合、正確な診断には血液検査が欠かせません。 一般的には、空腹時血糖値、HbA1c(過去1?2か月の平均血糖値)、75g経口ブドウ糖負荷試験(OGTT)の3つが基本的な検査として行われます。 これらの検査によって、血糖コントロールの状態や糖代謝機能の低下がどの程度進んでいるかを把握できます。 特にOGTTは、食後高血糖を早期に発見できる重要な検査です。 健診で血糖値が高めと言われた人は、自己判断せず医療機関でこれらの検査を受けることが重要です。 自分の状態を数値で把握することが改善の第一歩であり、糖尿病への進行を防ぐ最善の対策となります。 糖尿病予備軍は自覚症状が目立たないまま進むことが多く、放置すると血糖値の乱れが大きくなり、突然糖尿病と診断されるリスクが高まります。 初期に気付きやすいサインやセルフチェック項目、必要な検査の理解が早期発見につながり、自分の状態を数値で把握して生活改善へ取り組みやすくなります。 小さな変化を見逃さず、早めに検査へ進むことが将来の健康を守る行動につながります。糖尿病予備軍が受診すべきタイミングと診療科
糖尿病予備軍と診断されたとき、受診のタイミングやどの診療科へ行けばよいのか判断しづらいまま時間が過ぎてしまうことがあります。 適切な時期に医療機関へ相談しないと、血糖値の高い状態が続き、気づかないうちに糖尿病へ進行する可能性が高まります。 受診が必要となる目安や、相談できる診療科、医療機関で行われる検査の流れを知っておくと、自分の状況に合った行動が選びやすくなります。 早い段階で正しい評価を受けることで、生活改善の方向性も明確になり、将来的な健康リスクを抑える対策へつなげられます。糖尿病予備軍が受診を考えるべきタイミングの目安
糖尿病予備軍と指摘された場合は、できるだけ早く医療機関を受診することが大切です。 特に、健康診断で空腹時血糖値が100mg/dL以上、またはHbA1cが5.6%を超えている場合は、予備軍の可能性があります。 また、喉の渇きや夜間の頻尿、体重の急な変化などがある場合も早期受診のサインです。 これらを放置すると、高血糖状態が続き、知らないうちに糖尿病へ進行してしまう危険があります。 血糖値の軽度な上昇でも、医師の判断によっては生活指導や経過観察が必要です。 少しでも不安があれば、早い段階で受診することが健康維持への最短ルートとなります。一般内科と糖尿病内科の違い!受診すべき診療科と医療機関の選び方
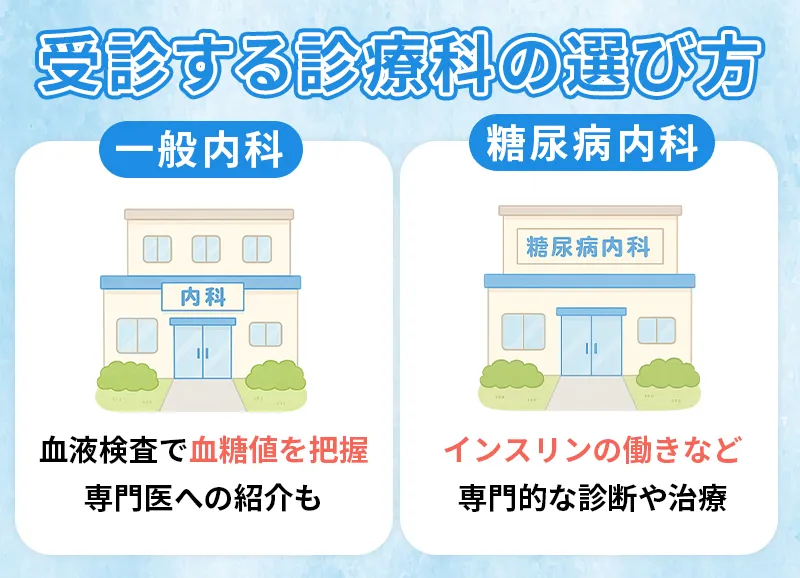
| 診療科 | 主なメリット |
|---|---|
| 一般内科 |
|
| 糖尿病内科 |
|
医療機関で受ける糖尿病予備軍の検査内容と診断の流れ
糖尿病予備軍の診断では、血糖値の数値と糖代謝の状態を確認するために複数の検査が行われます。 代表的なものは「空腹時血糖値」「HbA1c」「75g経口ブドウ糖負荷試験(OGTT)」の3種類です。 空腹時血糖値では直近の血糖レベルを、HbA1cでは過去1?2か月の平均的な血糖状態を確認できます。 OGTTではブドウ糖を摂取後、時間経過ごとの血糖値の変化を測定し、インスリンの働きを詳しく評価します。 これらの検査結果をもとに、医師が糖尿病予備軍か糖尿病かを判断し、必要に応じて治療方針を立てます。 数値だけでなく、日常生活の状況も診断材料になるため、正確な情報を伝えることが大切です。受診後に行われる食事や生活改善の指導内容
糖尿病予備軍と診断された場合、まず行われるのは生活習慣の改善指導です。 医師や管理栄養士による食事指導では、糖質の量や摂取バランスを整える方法を具体的に学びます。 また、無理のない範囲での運動療法が推奨され、ウォーキングやストレッチなど継続できる運動を取り入れるよう指導されます。 血糖値の上昇が顕著な場合や、生活改善だけで安定しない場合は、血糖降下薬の内服を検討することもあります。 受診後のフォローアップを定期的に続けることで、糖尿病への進行を防ぎ、正常な血糖コントロールを維持できるようになります。 糖尿病予備軍と診断されたら、早めの受診が血糖値の悪化を防ぐ重要なステップになります。 受診の目安や選ぶべき診療科、検査内容を把握しておくと、自分に必要な対応が判断しやすくなり、生活改善へとスムーズに移ることができます。 適切な医療サポートを得ながら行動を整えていくことで、糖尿病への進行を防ぐ力を高められます。糖尿病予備軍が食べてはいけないものはある?控えるべき食事と習慣
糖尿病予備軍と指摘されたとき、何を食べてよいのか、逆にどんな食品を控えるべきなのか判断しづらいところです。 食事内容をそのまま放置すると、血糖値の急上昇が繰り返され、インスリンの働きがさらに乱れやすくなり、糖尿病への進行リスクが高まってしまう可能性があります。 控えるべき食品の種類や、血糖値を安定させるための工夫、見直したい生活習慣を知ることで、今日の食事からすぐに見直し、無理のない範囲で血糖値を安定させる行動へ自然とつなげられます。糖尿病予備軍が食べてはいけないものを紹介!避けるべき食品一覧
- 砂糖を多く含む清涼飲料水(ジュース・炭酸飲料・スポーツドリンクなど)
- ケーキ・クッキー・菓子パンなどの砂糖やバターを多く使ったスイーツ類
- 白米・うどん・パスタなど精製された炭水化物
- フライドチキン・ポテトなどの揚げ物やファストフード
- カレーやラーメンなど脂質と糖質が多い外食メニュー
- アルコール(特にビール・カクテルなど糖分を含むもの)
- 甘い調味料(みりん・砂糖・ケチャップなど)を多用した料理
血糖値を安定させるための食事の工夫
血糖値を安定させるためには、食べ方や組み合わせを工夫することが効果的です。 たとえば、野菜やたんぱく質を先に食べる食べる順番の工夫は、糖の吸収をゆるやかにします。 また、白米を玄米や雑穀米に変えたり、パンを全粒粉タイプにするだけでもGI値を下げられます。 さらに、野菜・海藻・きのこなどに含まれる食物繊維は、血糖値の急上昇を防ぐ働きがあります。 間食をする場合はナッツや無糖ヨーグルトを選ぶと良いでしょう。- 食事の最初に野菜やたんぱく質を摂り、糖の吸収をゆるやかにする
- 主食を白米から玄米・雑穀米、パンを全粒粉タイプに置き換える
- 野菜・海藻・きのこ類で食物繊維を積極的に摂取する
- 間食にはナッツ・無糖ヨーグルトなど低GIの食品を選ぶ
- 甘味料やドレッシングは控えめにして、自然な味付けを心がける
- 外食時は丼ものや麺類よりも定食スタイルを選ぶ
- 我慢ではなく置き換えを意識し、続けやすい工夫を取り入れる
食事以外で気を付けたい生活習慣と改善方法
糖尿病予備軍の改善には、食事だけでなく生活習慣の見直しも欠かせません。 特に運動不足、睡眠不足、ストレスの蓄積は血糖値を上げる要因です。 有酸素運動(ウォーキング・自転車・水泳など)は筋肉で糖を消費しやすくするため、週に3回以上を目安に取り入れると効果的です。 睡眠不足はホルモンバランスを崩し、食欲や血糖値を不安定にするため、1日6?7時間の質の良い睡眠を心がけましょう。 また、ストレスを感じると血糖値を上げるホルモンが分泌されるため、深呼吸や軽いストレッチなどでリラックスを意識することも大切です。- 週3回以上の有酸素運動(ウォーキング・自転車・水泳など)を習慣にする
- エレベーターではなく階段を使うなど、日常の活動量を増やす
- 1日6?7時間を目安に、質の良い睡眠を確保する
- 就寝前のスマホやカフェインを控え、深い眠りを促す
- ストレスを感じたら、深呼吸や軽いストレッチでリラックスする
- 休日も一定の時間に起床・就寝し、生活リズムを整える
- 喫煙や過度な飲酒を避け、体への負担を減らす
糖尿病予備軍は治る可能性がある!早期受診と生活改善で血糖値をコントロール
糖尿病予備軍は、血糖値が高めでも早期の受診と食べてはいけないものを意識した食事の見直し、運動や睡眠を含む生活習慣の改善によって、糖尿病への進行を抑えやすい段階です。 血糖値を急激に上げる食品を控えつつ、低GI食品や食物繊維を取り入れた食べ方に置き換え、ウォーキングなどの軽い運動を継続することで、自分のペースで改善の方向性を固めていけます。 また、自己判断ではなく医療機関で数値や状態を確認することで体の変化を正確に把握でき、必要なサポートを受けながら無理なく生活習慣の改善を続けられます。 糖尿病予備軍は正常な状態に戻せる段階のため、早めの受診と無理のない生活習慣の工夫を一つずつ選び取りながら続けることが、将来の糖尿病リスクを減らし、安心して過ごせる日常につながります。- 厚生労働省 e-ヘルスネット https://www.e-healthnet.mhlw.go.jp/ (2025年11月26日閲覧)
- 日本糖尿病学会: 糖尿病診療ガイドライン2024および一般向け情報ページ. https://www.jds.or.jp/ (2025年11月26日閲覧)
- 厚生労働省: 事業場における治療と仕事の両立支援のためのガイドライン 令和6年3月版. https://www.mhlw.go.jp/content/11200000/001225327.pdf (2025年11月26日閲覧)
- 食事療法に関する委員会 編: 健康食スタートブック -生活の質向上をめざして-. 一般社団法人日本糖尿病学会. 2024. https://www.jds.or.jp/uploads/files/publications/kenkoshokustartbook/kenkoshokustartbook.pdf (2025年11月26日閲覧)

あなたの眠りに役立つヒントや
おトク情報をLINEでお届けします!